Sr. Editor:
La aterectomía coronaria con láser excimer es una técnica que empezó su desarrollo a principios de los años 1980, pero no ha sido hasta estos últimos años cuando se ha producido una mejora en términos de seguridad y efectividad, lo que ha permitido su expansión a un número de salas de hemodinámica cada vez mayor. El mecanismo de acción de dicha técnica es triple: fotoquímico, fototérmico y fotocinético. Cuando se expone en un campo eléctrico de alto voltaje una mezcla de cloruro de hidrógeno y un gas noble como el xenón, se produce una unión extremadamente lábil de los átomos de cloro y xenón, cuya separación emite un fotón que, tras su amplificación, es el origen del láser de alta energía generado1.
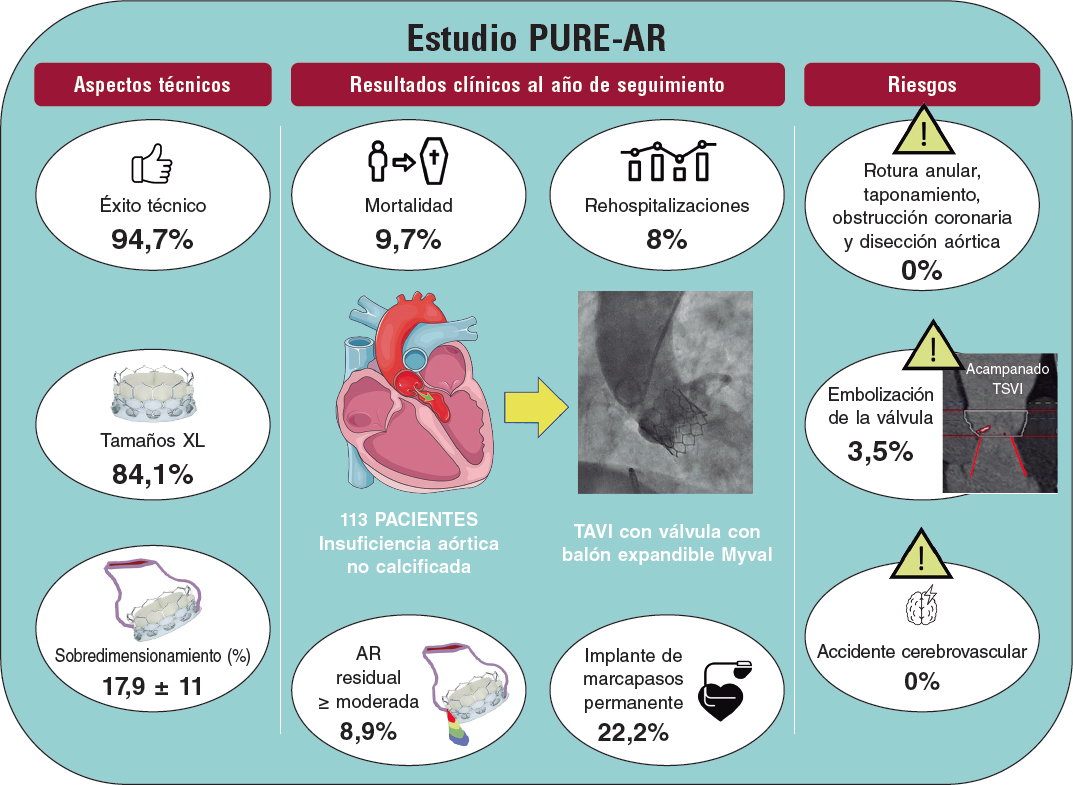
Se presentan los casos de 3 pacientes, 2 con lesiones incruzables y 1 con infraexpansión rebelde de stent, tratados en nuestra unidad. La aterectomía láser con infusión intracoronaria simultánea de solución salina fisiológica (con catéter ELCA 0,9 mm, Espectranetics, Estados Unidos) no tuvo éxito en un primer acto, dado que, después de la aplicación de la terapia, esta no permitió el avance de ningún otro dispositivo de angioplastia (balones de predilatación, microcatéteres de bajo perfil ni guía de aterectomía rotacional) en los casos incruzables, ni una dilatación efectiva con balones no distensibles a presión alta tras litotricia en el paciente con infraexpansión. Estos son los únicos casos tratados en nuestra unidad con fracaso de la terapia láser y nuevo intento de angioplastia sobre la lesión culpable. Todos los pacientes firmaron el consentimiento informado aprobado por el comité ético de nuestra institución y la aceptación de su participación en el registro. Se citó a los 3 pacientes a los 7-8 días del primer procedimiento para una reevaluación de las lesiones. La imagen angiográfica mostraba en el caso 1 una ligera mejoría respecto al procedimiento inicial, a diferencia del segundo y el tercer casos, cuyas imágenes eran similares a las del procedimiento previo. Cuando se intentó completar el intervencionismo coronario, las lesiones incruzables se mostraron perfectamente accesibles al tratamiento con aterectomía rotacional, lo que permitió el paso de la guía de rotablación y de balones apropiados de modificación de placa. Ambos terminaron con el implante exitoso de stents farmacoactivos. En el caso de infraexpansión, se pudo posdilatar de manera efectiva con balón no distensible (ganancia de área luminal mínima de 4,7 a 9,7 mm2). Se confirmó mediante técnicas de imagen intracoronaria el buen resultado en todos los pacientes y fueron dados de alta al día siguiente del procedimiento. Las características clínicas, anatómicas y de los procedimientos iniciales y de seguimiento se encuentran en la tabla 1. La figura 1 muestra las angiografías y las imágenes intravasculares de los 3 pacientes.
Tabla 1. Características clínicas, anatómicas y del procedimiento inicial y del seguimiento
| Paciente | 1 | 2 | 3 |
|---|---|---|---|
| Sexo | Varón | Mujer | Varón |
| Edad (años) | 54 | 72 | 72 |
| Hipertensión | Sí | Sí | Sí |
| Diabetes | Sí | Sí | No |
| Dislipemia | Sí | Sí | Sí |
| Tabaquismo | Sí | No | Sí |
| Insuficiencia renal | No (Cr 0,82) | No (Cr 0,41) | No (Cr 1,26) |
| Indicación | SCACEST | Isquemia silente | Isquemia silente |
| Procedimiento inicial | |||
| Acceso vascular | Radial 6 Fr | Radial 6 Fr | Femoral 6 Fr |
| Localización de la lesión | Coronaria derecha media | Coronaria derecha media | Coronaria derecha ostial |
| TIMI inicial | 1 | 3 | 3 |
| Número de pulsos láser | 38.812 | 11.780 | 28.654 |
| Tiempo total de terapia láser (s) | 501 | 169 | 365 |
| Frecuencia y energía máximas del láser | 80 Hz 80 mJ/mm2 | 80 Hz 80 mJ/mm2 | 80 Hz 80 mJ/mm2 |
| Otras técnicas de modificación de placa | – | – | Balón no distensible Litotricia intracoronaria (balones de 3,5 y 4 mm) |
| TIMI final | 3 | 3 | 3 |
| Procedimiento de seguimiento | |||
| Días entre procedimientos | 7 | 8 | 7 |
| Acceso vascular | Femoral 7 Fr | Femoral 6 Fr | Femoral 6 Fr |
| TIMI inicial | 3 | 3 | 3 |
| Otras técnicas de modificación de placa | Balón no distensible Balón de corte Litotricia intracoronaria (balón 3,5 mm) Aterectomía rotacional (fresas 1,5 y 1,75 mm) | Balón no distensible Aterectomía rotacional (fresa 1,25 mm) | Balón no distensible |
| Técnicas de imagen intracoronaria | OCT | IVUS | IVUS |
| Posdilatación tras stent | Sí | Sí | Sí |
| TIMI final | 3 | 3 | 3 |
Cr: creatinina; IVUS: ecografía intracoronaria; OCT: tomografía de coherencia óptica; SCACEST: síndrome coronario con elevación del segmento ST; TIMI: Thrombolysis in Myocardial Infarction. | |||
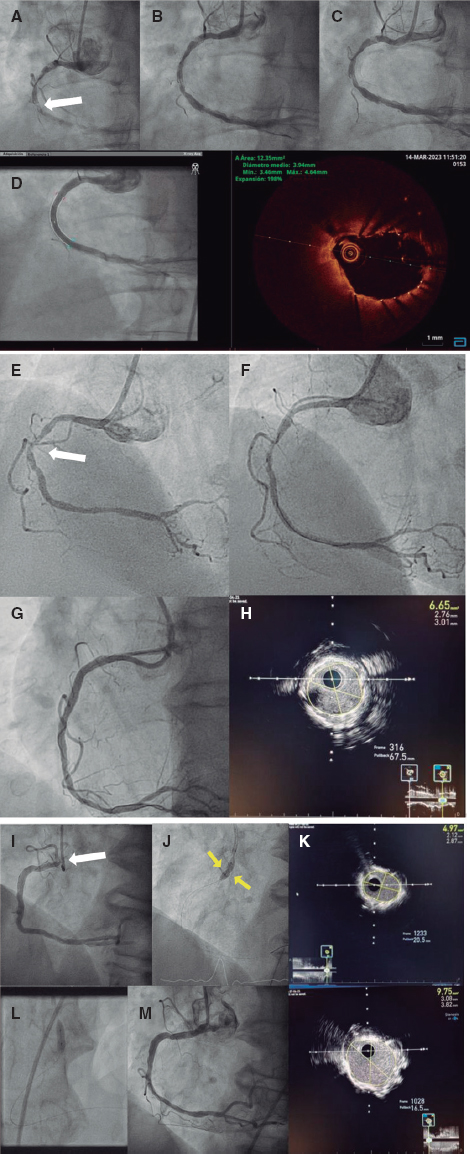
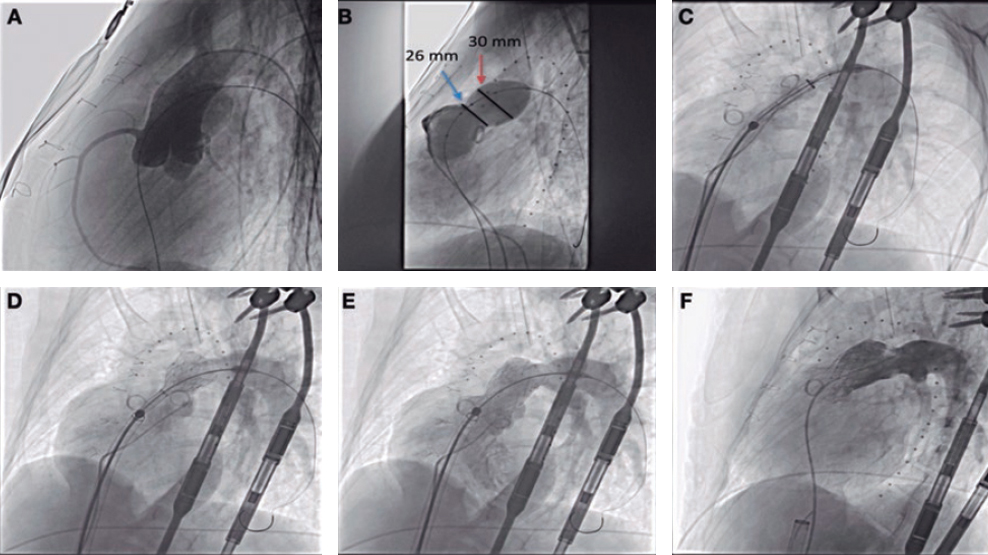
Figura 1. Caso 1. A: calcificación extrema de la coronaria derecha con lesión incruzable en su tercio medio (flecha blanca). Angiografía inicial. B: angiografía tras terapia láser y fracaso de angioplastia en el primer procedimiento. C: angiografía inicial del segundo procedimiento. D: resultado final del segundo procedimiento por angiografía y por tomografía de coherencia óptica. Caso 2. E: lesión incruzable gravemente calcificada en la coronaria derecha media (flecha). Angiografía inicial. F: angiografía tras terapia láser y fracaso del primer procedimiento. G: resultado angiográfico final en el segundo procedimiento. H: resultado final por ecografía intracoronaria. Caso 3. I: infraexpansión significativa de stent en el ostium de la coronaria derecha. Lesión inicial ostial (flecha). J: tras terapia láser en el primer procedimiento, incapacidad del balón no distensible de expandirse por completo, mostrando una cintura en su tercio medio (flechas). K: resultado final del primer procedimiento por ecografía intracoronaria, con área luminal mínima de 4,97 mm2 (expansión del 50%). L: expansión completa del balón no distensible en el segundo procedimiento. M: resultado final del segundo procedimiento, por angiografía y por ecografía intracoronaria, con aumento del área luminal casi del doble respecto al inicial y una expansión cercana al 100%.
La hipótesis que se genera tras estos hallazgos es que la terapia con láser excimer podría inducir una alteración subaguda molecular (presumiblemente secundaria al mecanismo fotoquímico), lo cual provocaría una modificación interna de la placa que tardaría unos días en establecerse por completo y que facilitaría el tratamiento posterior de aquellas lesiones en las que la terapia láser parecía haber fracasado en un primer intento.
La terapia con láser de baja intensidad ha demostrado efectos estimulantes sobre diversos tipos de células implicadas en la cicatrización de heridas y la regeneración de tejidos, a través del mecanismo fotoquímico. Aunque el inicio del proceso es inmediato tras la absorción de fotones por los tejidos, la cascada de respuestas biológicas desencadenada se prolonga en el tiempo, siendo la angiogénesis una parte esencial de este proceso. La fototerapia ha sido ampliamente investigada para determinar su efecto en la formación de vasos. In vitro, in vivo y en clínica, dicha terapia ha demostrado que es capaz de estimular células endoteliales, fibroblastos, células musculares lisas y linfocitos. Mediante el desencadenamiento de la activación de la citocromo c oxidasa, que conduce a la producción de óxido nítrico, y de especies reactivas del oxígeno y trifosfato de adenosina en las mitocondrias, estas moléculas parecen actuar como mensajeros secundarios que inician las vías de señalización ERK/Sp1 y PI3K, lo que a su vez conduce a la proliferación, la migración y la síntesis de factores proangiogénicos2,3.
Aunque en los casos de lesión incruzable hubo un cambio de acceso en el segundo procedimiento (se pasó de acceso radial a femoral y en uno de ellos el catéter guía de 6 a 7 Fr), y esto debió ayudar al avance del material (lo que constituiría la principal limitación a la hipótesis planteada en casos incruzables), en los 3 casos el soporte del catéter guía en los procedimientos iniciales fue correcto (ayudado en uno de ellos con prolongador Guideliner, Teleflex, Estados Unidos). Todo ello, unido al hecho de la escasa relevancia del soporte en el caso de infraexpansión, lleva a considerar como poco probable que lo expuesto anteriormente explique el cambio tan radical observado en el resultado final.
En un registro de 126 lesiones incruzables tratadas con láser excimer4, el éxito primario se consiguió en el 81,8% de los casos y llegó al 90,5% cuando se utilizaron otras técnicas como bailout (principalmente la aterectomía rotacional). Tasas similares de éxito se encuentran en registros más antiguos5, en los que el 90% parece ser el techo de efectividad de la técnica tanto aislada como en estrategia híbrida. Se han descrito otras técnicas, como la aplicación de la terapia láser con inyección simultánea de contraste en vez de solución salina fisiológica, para incrementar de manera notable la energía administrada. Esto puede ser de utilidad en casos extremos como los antes descritos, si bien el riesgo de complicaciones aumenta de manera ostensible.
Si se consideran de interés los datos aquí referidos, es fundamental reseñar que se trata de datos meramente observacionales, no basados en trabajos experimentales previos y cuyo principal valor reside en su posible utilidad como generadores de hipótesis.
En los pacientes con lesiones muy desfavorables y en los que ha fracasado aparentemente un primer intento de terapia con aterectomía láser sería oportuno considerar la posibilidad de una estrategia más conservadora (siempre que la situación clínica del paciente lo permita), la cual consiste en realizar, pasados unos días, un segundo intento con dicha terapia o con otras técnicas alternativas de modificación de la placa para conseguir el éxito final del procedimiento. Esto podría redundar en un menor riesgo de complicaciones que con la realización de algunos procedimientos intervencionistas muy agresivos.
Asimismo, se considera necesario llevar a cabo estudios tanto experimentales como clínicos, con registros de mayor tamaño e incluso ensayos clínicos aleatorizados, en pacientes con fracaso de la técnica láser para corroborar o desmentir la hipótesis planteada.
FINANCIACIÓN
Ninguna.
CONSIDERACIONES ÉTICAS
Todos los pacientes firmaron el consentimiento informado aprobado por el comité ético de nuestra institución y la aceptación de participación en el registro. Se han tenido en cuenta los posibles sesgos de sexo y género en la elaboración de este artículo.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIAL
No se ha utilizado inteligencia artificial en el desarrollo de este trabajo.
CONTRIBUCIÓN DE LOS AUTORES
J. Valencia fue el autor del manuscrito, todos los autores pertenecientes al equipo del hospital Dr. Balmis participaron en la elaboración de los casos clínicos y A. Jurado-Román realizó la revisión crítica del texto.
CONFLICTO DE INTERESES
Los autores declaran no tener conflictos de intereses en relación con el presente trabajo.
BIBLIOGRAFíA
1. Egred M, Brilakis ES. Excimer laser coronary angioplasty (ELCA):fundamentals, mechanism of action, and clinical applications. J Invasive Cardiol. 2020;32:E27-35.
2. Chaudary S, Rieger S, Redl H, Dungel P. Stimulation by Light. En:Holnthoner W, Banfi A, Kirkpatrick J, Redl H, ed. Vascularization for Tissue Engineering and Regenerative Medicine. Reference Series in Biomedical Engineering. Cham:Springer;2017. 273-303.
3. Hawkins D, Houreld N, Abrahamse H. Low level laser therapy (LLLT) as an effective therapeutic modality for delayed wound healing. Ann N Y Acad Sci. 2005;1056:486-493.
4. Ojeda S, Azzalini L, Suárez de Lezo J, et al. Excimer laser coronary atherectomy for uncrossable coronary lesions. A multicenter registry. Catheter Cardiovasc Interv. 2021;98:1241-1249.
5. Fernandez JP, Hobson AR, Mckenzie D, et al. Beyond the balloon:excimer coronary laser atherectomy used alone or in combination with rotational atherectomy in the treatment of chronic total occlusions, non-crossable and non-expandable lesions. EuroIntervention. 2013;9:243-250.
* Autor para correspondencia.
Correo electrónico: jvalenciam@hotmail.com (J. Valencia).