RESUMEN
En este artículo se revisan los cambios acaecidos durante los últimos 20 años en el tratamiento percutáneo de las lesiones en bifurcación bajo la perspectiva de nuestra experiencia. También se analizan los estudios más relevantes en este campo, así como las estrategias y las recomendaciones actuales. Los aspectos técnicos son fundamentales en el tratamiento de las lesiones en bifurcación, por lo que parte de la revisión se dedica a ellos. Las mejoras técnicas aparecidas en los últimos años han sido determinantes en el aumento de la tasa de éxito del tratamiento de este tipo de lesiones complejas. Al mismo tiempo, la estrategia terapéutica ha sido reglada y estandarizada, de modo que actualmente podemos abordar con seguridad todo tipo de lesiones en bifurcación, incluida la enfermedad del tronco común de la arteria coronaria izquierda.
Palabras clave: Enfermedad coronaria. Lesiones coronarias en bifurcación. Stents. Tratamiento percutáneo.
ABSTRACT
In this article, we analyse the changes occurred over the last 20 years in the percutaneous treatment of bifurcation lesions based on our own experience. We also analyse the more relevant papers recently published, as well as the strategies and guidelines recommended for the percutaneous management of bifurcation lesions. Technical aspects are relevant in this field and, for this reason, a significant section of this manuscript is dedicated to the technique used together with some tips and tricks also provided here. The technical advances made over the last years have significantly increased the success rate in the management of these complex lesions. At the same time, the technique of treatment has been standardized allowing the management of all type of bifurcations including distal left main disease.
Keywords: Coronary heart disease. Coronary bifurcation lesions. Stents. Percutaneous treatment.
INTRODUCCIÓN
Las lesiones en bifurcación constituyen un grupo frecuente de lesiones (20-30%) a las que nos enfrentamos diariamente en el laboratorio de hemodinámica1. Aunque se encuadran dentro de las lesiones complejas, su tratamiento ha evolucionado favorablemente en los últimos años, de forma que hoy se dispone de una nueva generación de stents y de técnicas coadyuvantes a la angiografía que resultan de gran eficacia en su abordaje. Al mismo tiempo, la estrategia terapéutica se ha reglado y estandarizado2, con un grado de éxito superior al de los años anteriores. Así, actualmente es posible abordar con seguridad todo tipo de bifurcaciones, incluida la enfermedad del tronco común de la coronaria izquierda3. Sin embargo, hasta llegar a los estándares actuales de tratamiento, se ha recorrido un largo camino en los últimos 20 años.
PERSPECTIVA HISTÓRICA
El tratamiento percutáneo de las bifurcaciones comienza en la era de la angioplastia con balón, previamente a la disponibilidad del stent coronario. Por aquel entonces ya se describían técnicas específicas, como el uso de 2 catéteres guía de 8 Fr por los que se introducían guías y balones de forma independiente en el vaso principal (VP) y en la rama lateral (RL) para realizar un inflado simultáneo (figura 1). Sin embargo, el punto de inflexión del tratamiento percutáneo de las bifurcaciones lo marcó la llegada del stent de Palmaz-Schatz. La primera técnica que se describió fue una dilatación simple con balón de la RL a través de las celdillas del stent4. A partir de entonces se describió un sinfín de técnicas para tratar ambos vasos con 1 o 2 stents. Con la llegada de los stents farmacoactivos se mejoraron los resultados de todos los procedimientos coronarios. En el campo de las bifurcaciones, se adoptó la experiencia adquirida en la época de los stents metálicos y se desarrollaron también algunas nuevas técnicas complejas: el crush y sus variantes, el TAP (T y protrusión) y el simultaneous kissing stents (SKS).
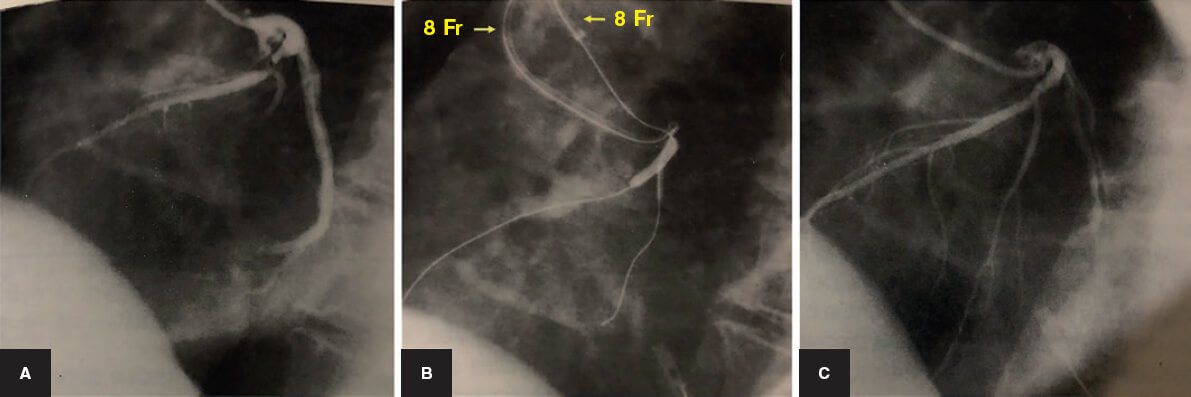
Figura 1. Bifurcación en la arteria descendente anterior/rama diagonal. Tratamiento percutáneo en la era anterior a los stents. A: angiografía basal. B: dilatación con balón de la descendente anterior y diagonal. Dos catéteres guía femorales de 8 Fr con guías y balones independientes para realizar una dilatación simultánea de los balones (kissing balloon). C: resultado final.
DEFINICIÓN DE LESIÓN EN BIFURCACIÓN
Se considera una lesión coronaria en bifurcación cuando esta se localiza adyacente a una división de una arteria pericárdica mayor. La definición de RL «significativa» es arbitraria y sujeta a los criterios subjetivos del operador5. Aunque de la definición ya se deduce la falta de acuerdo sobre lo que es o no significativo, en la gran mayoría de los estudios se han incluido bifurcaciones con RL > 2,2 mm. La característica diferencial de estas lesiones respecto a las lesiones convencionales es que cuando se actúa sobre el VP puede producirse un compromiso de la RL por desplazamiento de la carina o de la placa de ateroma. Así, son necesarias estrategias específicas para resolver esta situación.
CLASIFICACIÓN DE LAS LESIONES EN BIFURCACIÓN
Se han propuesto varias clasificaciones para definir las características basales de las bifurcaciones, algunas durante de la era de los stents metálicos. Sin embargo, la más aceptada actualmente es la clasificación de Medina6 (figura 2). Su éxito se debe a su sencillez y a lo fácil que resulta memorizarla. Esta clasificación fue aceptada en septiembre de 2005 en la primera reunión del European Bifurcation Club, en Burdeos (figura 2), donde los autores de la clasificación de Massy renunciaron a su propia clasificación para adoptar la nueva6 como la única propuesta por este grupo. Tras captar la importancia de tal hecho, la clasificación se publicó en Revista Española de Cardiología y alcanzó un récord de citaciones (el artículo más citado de toda su historia).
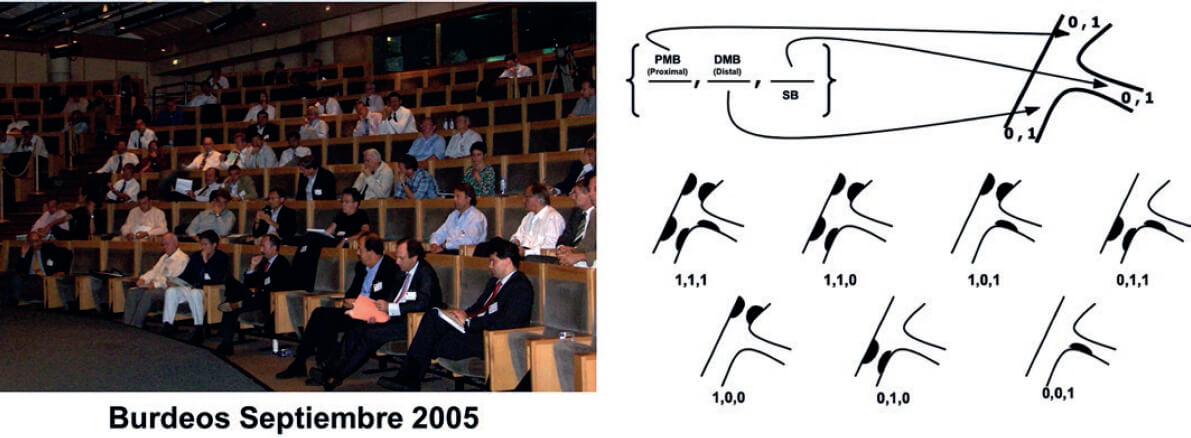
Figura 2. A la izquierda: reunión de Burdeos en septiembre de 2005, en la que se propuso la clasificación de Medina como la única aceptada por el European Bifurcation Club. A la derecha: clasificación de Medina, reproducida con permiso de Medina et al.6. DMB: distal main branch (vaso principal distal); PMB: proximal main branch (vaso principal proximal); SB: side branch (rama lateral).
TRATAMIENTO PERCUTÁNEO DE LAS LESIONES EN BIFURCACIÓN
Durante estos años se han publicado una gran variedad de técnicas para abordar las lesiones coronarias en bifurcación con stents. Para intentar sistematizarlas, el European Bifurcation Club ha propuesto la clasificación MADS (Main, Across, Double, Side)7. De acuerdo con esta clasificación, las diferentes modalidades de tratamiento son muy numerosas. Sin embargo, para simplificarlas, se ha utilizado con frecuencia una clasificación más sencilla en técnicas simples (1 stent en VP) y complejas (2 stents en VP y RL). Estas 2 estrategias de tratamiento se han comparado hasta la saciedad, tanto en la época de los stents metálicos como en la actual de los stents farmacoactivos.
Descripción de las técnicas simples. El stent provisional como una filosofía de tratamiento
La técnica del stent provisional básicamente consiste en implantar 1 stent en el VP y a continuación evaluar el resultado en la RL2. Este puede quedar simplemente cubierto, dilatado con balón o «stentado» en función del flujo y de la estenosis residual. Para ello, se procede a introducir 2 guías, una en el VP y otra en la RL. El tamaño del stent del VP se selecciona de acuerdo con la longitud enferma y con el diámetro de referencia del vaso distal. Tras la implantación debe realizarse la técnica POT (proximal optimization technique), que consiste en una dilatación de la parte proximal del stent con un balón corto y de diámetro superior al de la suelta, de acuerdo con el segmento proximal. De esta forma se consigue adaptar el stent proximal a un vaso con un diámetro mayor que el componente distal de la bifurcación y, en caso de necesidad, facilita el recruce a la RL. En este punto debe valorarse el estado del origen de la rama colateral. Si no hay estenosis significativa o si el vaso es pequeño con un flujo TIMI (Thrombolysis In Myocardial Infarction) 3, el procedimiento ha finalizado. En caso de compromiso del origen en una rama significativa debe pasarse una segunda guía a la rama con objeto de tratarla, al mismo tiempo que se extrae la guía encarcelada. El inflado del balón puede hacerse simultáneamente con otro balón inflado en el VP (kissing balloon) o de forma aislada8. Se recomienda una segunda POT sobre todo si no se realiza inflado simultáneo. En la mayoría de las bifurcaciones se obtiene un buen resultado con todas estas maniobras. No obstante, en un porcentaje variable de los casos el origen de la rama colateral persiste con un resultado subóptimo y es necesaria la implantación de un segundo stent, seguido de un kissing balloon final2.
Técnica de la guía encarcelada
La estrategia del stent provisional se ha llamado «técnica simple», aunque en ocasiones puede no ser tan simple porque la RL puede ocluirse tras el implante del stent en el VP (figura 3). Esta situación, si no se resuelve, conduce a un infarto de miocardio. La técnica de la guía encarcelada se describió para ayudar a resolver esta situación. Consiste en dejar una guía en la RL mientras se implanta el stent del VP. De esta forma queda atrapada entre la pared del vaso y la estructura metálica del stent.
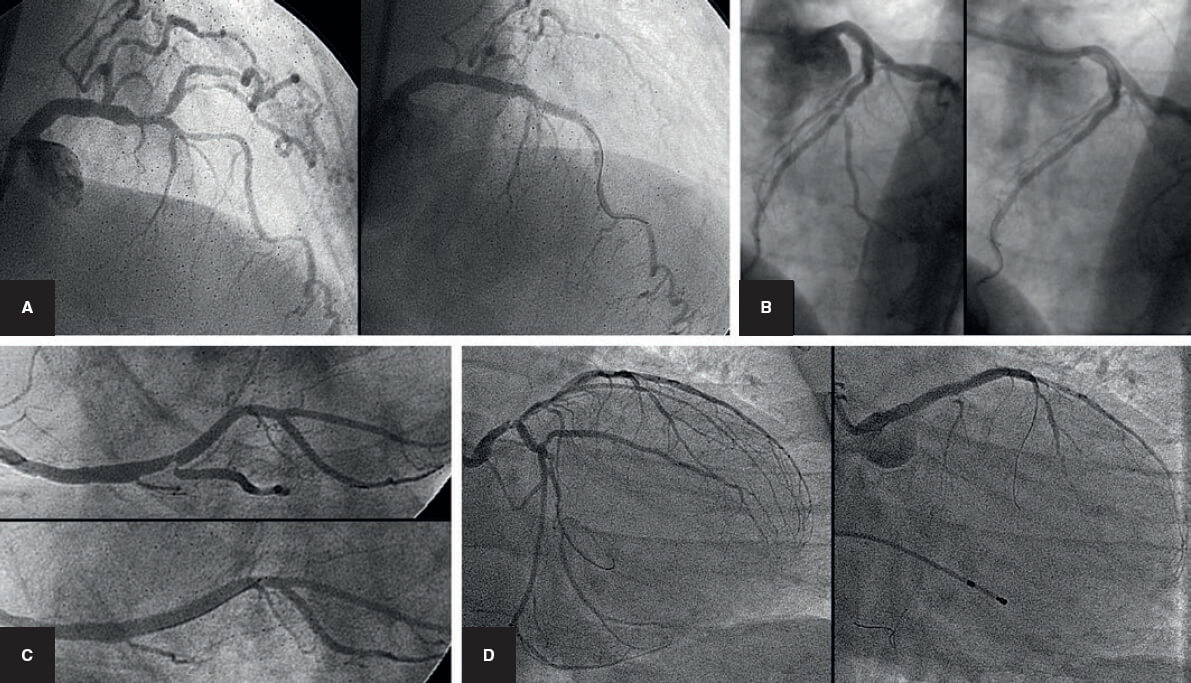
Figura 3. Cuatro ejemplos de oclusión abrupta de la rama lateral tras el implante del stent en el vaso principal. A y B: descendente anterior/diagonal. C: coronaria derecha/descendente posterior. D: tronco común de la coronaria izquierda con cierre de la arteria circunfleja.
Las ventajas que proporciona son:
La guía encarcelada ayuda a mantener abierta la RL, y en caso de oclusión de esta, la guía es el único marcador de su posición, lo que posibilita el rescate del vaso ocluido.
Facilita el acceso a la RL al modificar favorablemente el ángulo de la bifurcación.
Produce un mecanismo de anclaje de la guía, y así facilita la intubación del catéter guía al suministrar un apoyo más firme para cruzar el origen de la RL con el balón.
Por último, en situaciones extremas, puede utilizarse para introducir un balón de bajo perfil, dilatar la RL y terminar con la técnica de inverted crush o redilatando el stent aplastado en el VP una vez que se ha resuelto la oclusión de la rama9.
Riesgos de la técnica de la guía encarcelada. Dado que el stent del VP queda impactado a presión contra la pared arterial, la guía atrapada entre estas 2 estructuras puede sufrir daño e incluso fracturarse en el momento de su retirada10. A pesar de que es un hecho infrecuente, se han descrito casos de rotura de la guía al realizar su extracción; una grave complicación del procedimiento que en ocasiones requiere una extracción quirúrgica de urgencia11-13. Existen algunas recomendaciones para prevenir la fractura de la guía14: a) no ubicar la porción distal de la guía en vasos secundarios de escaso calibre; b) evitar las altas presiones en la suelta del stent; c) evitar cubrir una gran porción de la guía encarcelada con varios stents; y d) usar el tipo de guía más resistente a la tracción. Este último punto ha generado mucha controversia en los últimos años. Así, inicialmente se recomendó el uso de guías no poliméricas basándose en opiniones de expertos15,16, pero cuando se realizó un estudio aleatorizado para evaluar el daño de la guía tras su encarcelamiento por microscopía estereoscópica resultaron más resistentes y con menos daño las guías poliméricas10. No obstante, las nuevas generaciones de guías también deberían probarse para esta indicación.
Predilatación o no de la rama lateral previa a la implantación del stent en el vaso principal
La predilatación de la RL ha sido motivo de controversia en los últimos años. Esta maniobra tiene una serie de ventajas y desventajas que se analizan seguidamente:
Posibles ventajas: la dilatación de la RL aumentaría la luz del vaso y podría facilitar su re-wiring (recruce); podría ayudar a mantener el flujo en la RL y evitar su cierre tras el implante del stent en el VP; y tras el implante del stent del VP podría ser un procedimiento definitivo sin necesidad de posdilatación. De esta forma se simplifica el procedimiento y se evita la producción de deformidades en el stent del VP.
Desventajas: la presencia de una disección en el origen de la RL podría dificultar el acceso con una guía que tendría que cruzar el stent del VP y el segmento disecado de la RL. El aumento de la luz en el origen de la RL incrementa la posibilidad de acceder a este vaso a través de la celdilla proximal del stent del VP, lo que conlleva una mayor deformidad en el stent del VP y una falta de andamiaje en el origen de la RL, aumentando así la probabilidad de un segundo stent en la RL17,18.
Para aclarar el papel de la predilatación de la RL en la estrategia del stent provisional, nuestro grupo realizó un estudio aleatorizado en el que se compararon pacientes con bifurcaciones verdaderas tratados con esta estrategia y con predilatación o no de la RL19. El objetivo primario de valoración (la presencia de un flujo TIMI 0-1 en la RL justo después de implantar el stent del VP) fue significativamente menor (1 frente a 10%; p < 0,001) en el grupo con predilatación. Además, un 32% de los pacientes con predilatación no precisó tratamiento adicional sobre la rama, con lo que se simplificó el procedimiento. En los restantes pacientes que sí precisaron posdilatación, la predilatación no supuso un inconveniente para el recruce con la guía. Tras este estudio han aparecido registros con resultados en contra20 y a favor de esta maniobra21,22. En general, la predilatación de la RL se deja a criterio del operador y se recomienda cuando la RL presenta en su origen una lesión de difícil acceso, muy grave, calcificada o con un flujo coronario comprometido basalmente o tras la predilatación del VP2.
Acceso difícil a la rama lateral
Esta circunstancia sigue constituyendo un problema en el tratamiento de las bifurcaciones. Angulaciones excesivas, calcificaciones y lesiones difusas pueden impedir la introducción de la guía en la RL (figura 4). La situación se agrava una vez implantado el stent del VP, por la interposición de una capa de metal y por el aumento de la estenosis o incluso su cierre en el origen de la RL. Para resolverlo se han diseñado dispositivos específicos y técnicas ingeniosas de wiring de la RL. Entre los nuevos dispositivos se encuentran los microcatéteres con punta deflectable o muy angulada23 que se orientan hacia el origen de la RL. Los catéteres de doble luz permiten el uso de una guía muy angulada por la salida lateral, pudiendo avanzar y retroceder con todo el sistema hasta «enganchar» el origen de la RL24. Esto en ocasiones es muy difícil y constituye en la actualidad un problema no resuelto en un pequeño porcentaje de los casos.
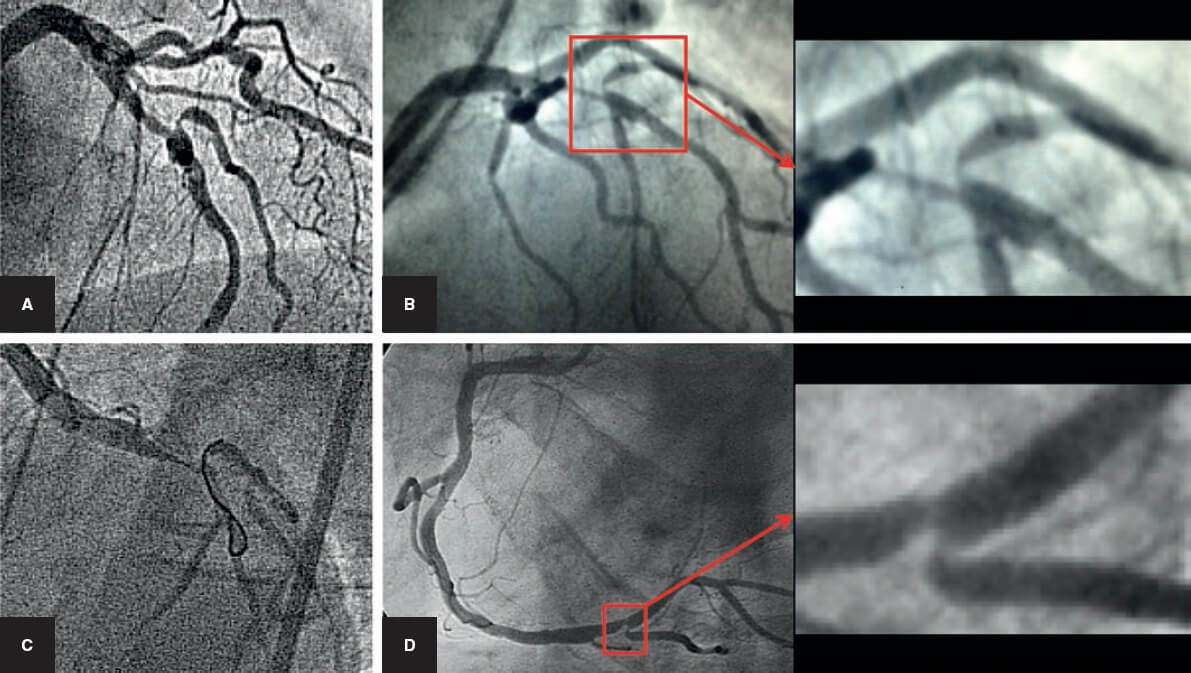
Figura 4. Acceso difícil a la rama lateral. A, B y C: arteria descendente anterior/diagonal. D: coronaria derecha/descendente posterior. A la derecha: detalle ampliado del ángulo de la bifurcación.
Descripción de técnicas complejas con 2 stents
El minicrush, el culotte, el TAP y el T stenting empezando por la rama hija también son técnicas ampliamente utilizadas cuando se planifica una estrategia con 2 stents. Todas ellas se han descrito con detalle en una revisión clásica de Louvard et al.15. Sin embargo, más recientemente, el double kissing crush (DK crush) ha alcanzado una gran popularidad por los resultados de los estudios aleatorizados25. Para su realización se introduce una guía en el VP y la RL, y se predilatan ambos vasos. Manteniendo la guía en el VP, se introduce un stent en la RL con una protrusión de 2-4 mm en el VP. Se avanza un balón en el VP y se realiza el implante del stent en la RL. Se extrae el balón de la RL y se infla el balón del VP, con lo que se aplasta toda la parte proximal del stent de la RL. Se realiza un nuevo re-wiring de la RL y se reintroducen 2 balones para hacer un inflado simultaneo (primer kissing). Se retiran los balones y la guía de la RL, y se introduce el stent de la VP, que se implanta cubriendo la RL. Se retira el balón y se realiza un nuevo re-wiring de la RL. Se introducen 2 balones y se realiza el segundo inflado simultáneo (segundo kissing).
Comparación de las técnicas simples y complejas
Como ya se ha comentado, este tipo de comparación se ha realizado muchas veces en la literatura. Primero, durante la época de los stents no farmacoactivos26, y aunque en esos tiempos no se realizaron estudios aleatorizados, las comparaciones observacionales apuntaban a un mejor resultado de las técnicas sencillas26. En la era de los stents farmacoactivos se repitieron los estudios, pero estos sí fueron aleatorizados27-32 y confirmaron los hallazgos previos sobre la no superioridad de las técnicas complejas sobre las sencillas. Estos resultados también se reflejaron en una abundancia de metanálisis que recogieron los mismos estudios comparativos y llegaron a las mismas conclusiones33-37. Así, el European Bifurcation Club y las guías europeas recomiendan el uso de la técnica del stent provisional para la mayoría de las lesiones en bifurcación38. Sin embargo, durante el congreso Transcatheter Cardiovascular Therapeutics de 2017 se produjo un verdadero tsunami con la presentación del estudio DKCRUSH-V25, que mostró un mejor resultado del DK crush frente a la técnica del stent provisional en la bifurcación del tronco común de la coronaria izquierda. Estos hallazgos estaban en contradicción con todos los estudios comparativos previamente comunicados. Además, el mismo grupo ya había comunicado estos mismos resultados en bifurcaciones fuera del tronco común de la coronaria izquierda39. Si tenemos en consideración estos hallazgos, habría que cambiar totalmente nuestra estrategia en el tratamiento de las bifurcaciones. ¿Cuáles han sido las reacciones de la comunidad científica internacional?
Mientras que algunos lo han aceptado sin reparos, otros han criticado el artículo de Chen et al.25. Nosotros pensamos que tiene limitaciones importantes. Así, en la rama del stent provisional no se realizó POT tras el implante del stent en el tronco previo al re-wiring de la arteria circunfleja. El porcentaje de pacientes aleatorizados a stent provisional que pasaron a 2 stents fue muy elevado (47%), así como la tasa de trombosis del stent (3,3%); ambas cifras muy superiores a las comunicadas en otros estudios recientes. Finalmente, gran parte de las reintervenciones de la lesión diana en el seguimiento tuvieron lugar al año, durante las reevaluaciones angiográficas sistemáticas. Así, las ultimas guías de revascularización38 otorgaron una recomendación IA a la técnica del stent provisional (recomendación más potente que en las guías anteriores), mientras que el DK crush solo recibió una recomendación IIb.
Cuándo planificar una técnica con 2 stents desde el principio
Aunque después de todos los estudios mencionados hay un consenso general sobre el uso del stent provisional en la mayoría de las lesiones en bifurcación, hay situaciones especiales en las que las técnicas con 2 stents parecen ofrecer ventajas sobre las estrategias simples:
La primera situación que no ofrece dudas es cuando se obtiene un resultado subóptimo en la RL durante un tratamiento con stent provisional. Aunque esta situación parece clara, existe mucha controversia sobre lo que debe considerarse un resultado subóptimo. Así, se ha venido considerando un mal resultado sobre la RL si el flujo coronario en este vaso es menor de TIMI 3, la lesión es del 75% o hay una disección más grave del tipo A. Sin embargo, el porcentaje de paso a 2 stents es muy variable de una serie a otra (del 2 a > 50%)27-32,40, lo que explica la falta de consenso sobre lo que realmente es un mal resultado en la RL.
Otra situación que también se considera una indicación de técnicas de 2 stents desde el principio es la presencia de una lesión larga o difusa en una importante RL. En estos casos se asume que la angioplastia con balón no va a tener un buen resultado (figura 5).
Un difícil acceso a la RL también parece una buena indicación de implante de stent en ella, una vez que se ha conseguido introducir la guía. La implantación del stent en el VP supondría aumentar todavía más esa dificultad, por lo que podría ser aconsejable una técnica de 2 stents empezando por la RL.
Cuando una lesión en bifurcación se asocia a una oclusión coronaria pueden producirse disecciones importantes que afecten al origen de la RL, inducidas por el proceso de recanalización41,42. De nuevo, en estos casos, el implante electivo de un stent en la RL previo al implante de otro stent en el VP podría ser una buena estrategia.
Por último, la restenosis de la RL tras un procedimiento simple también merece el tratamiento con un segundo stent en la RL (figura 6)43.
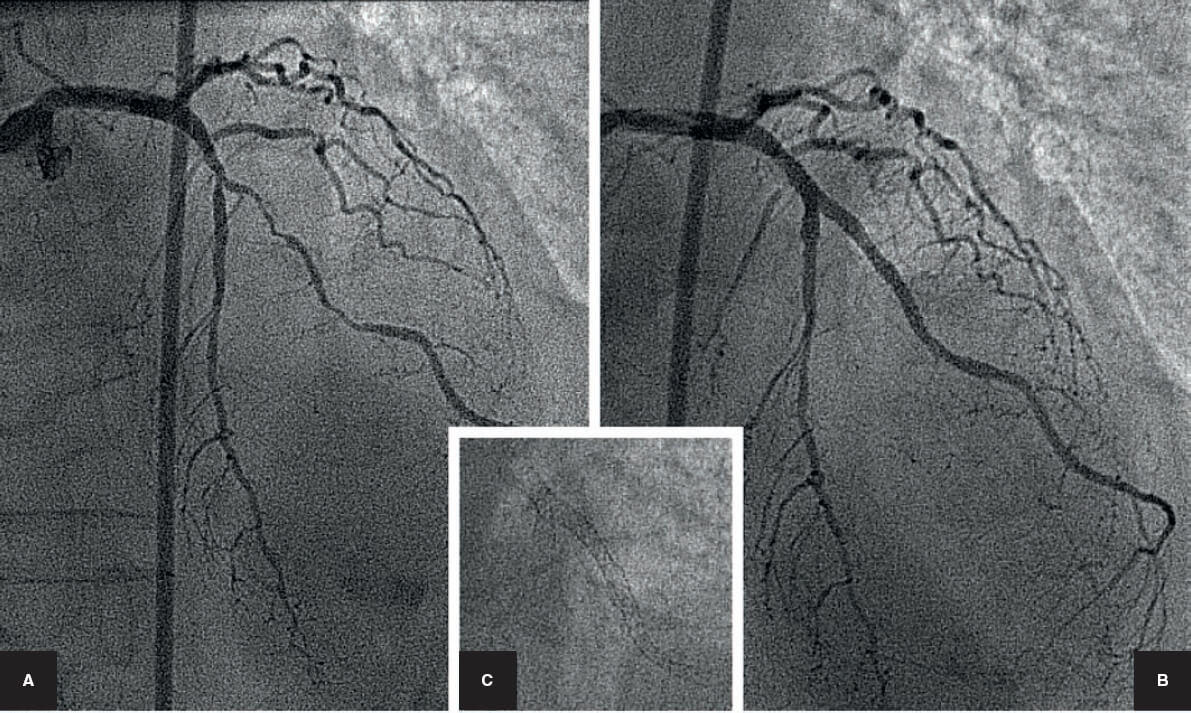
Figura 5. Bifurcación en la descendente anterior con lesión difusa en la rama lateral. Técnica de 2 stents desde el comienzo (cullotte). A: angiografía basal. B: resultado final. C: imagen en vacío de los 2 stents.
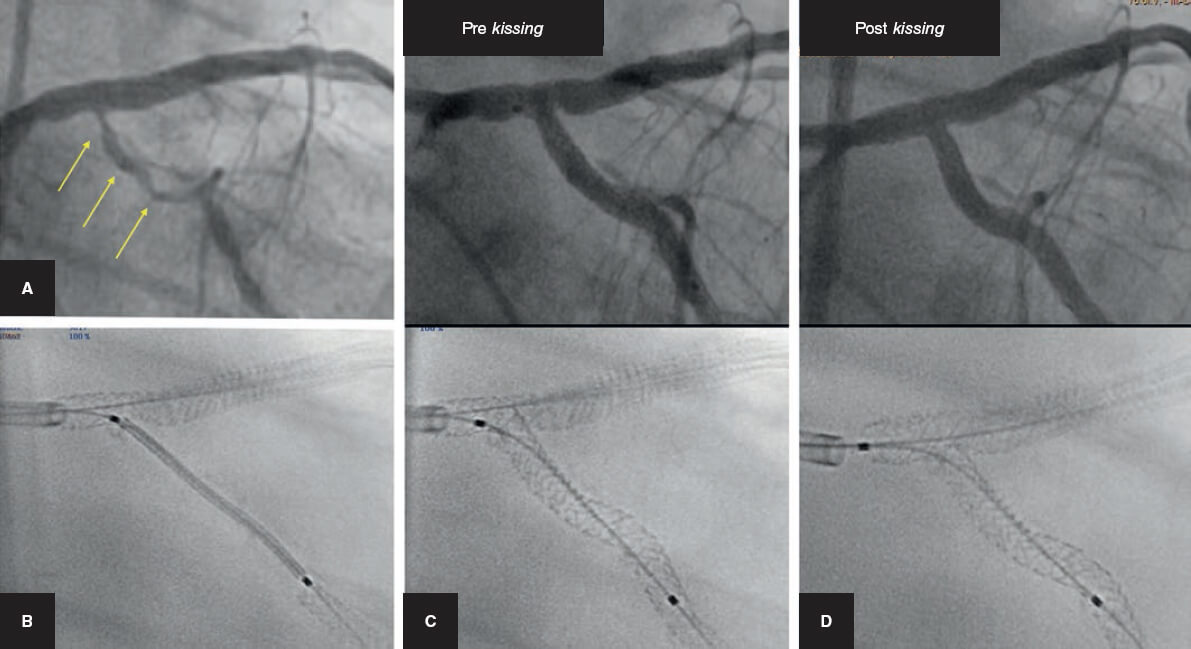
Figura 6. A: reestenosis difusa del origen de la arteria circunfleja después del tratamiento con stent provisional del tronco de la coronaria izquierda. Tratamiento con un segundo stent (T y protrusión en 2 tiempos). B, C y D: stent boost del tronco común durante los diferentes pasos de la técnica.
ALTERNATIVAS A LA ANGIOGRAFÍA EN LA VALORACIÓN DE LAS LESIONES EN BIFURCACIÓN: TÉCNICAS DE IMAGEN Y FISIOLOGÍA CORONARIA
Ecografía intravascular
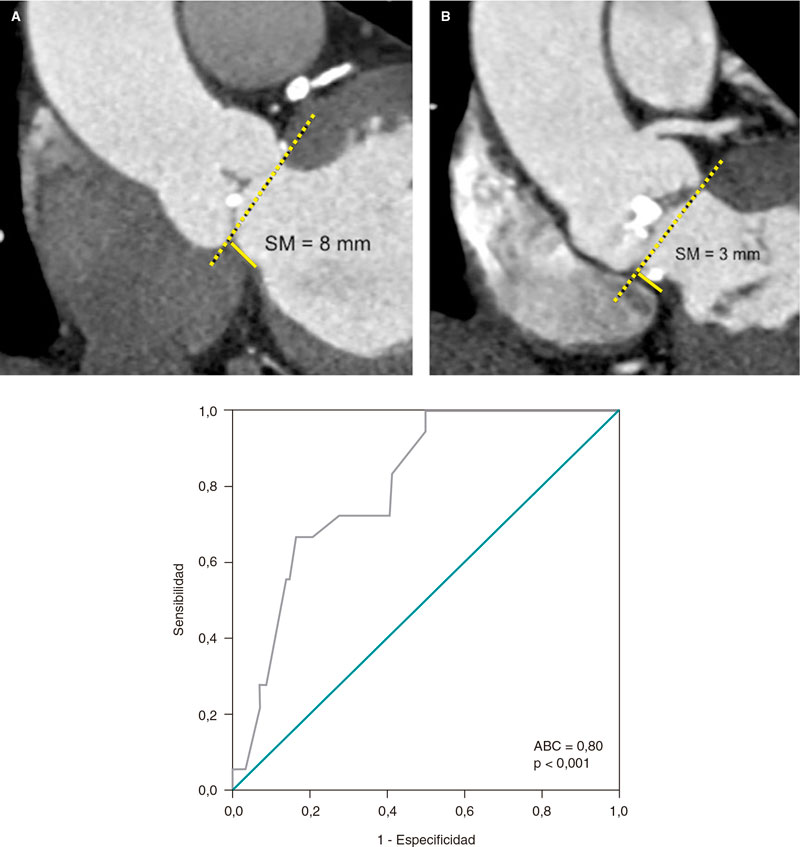
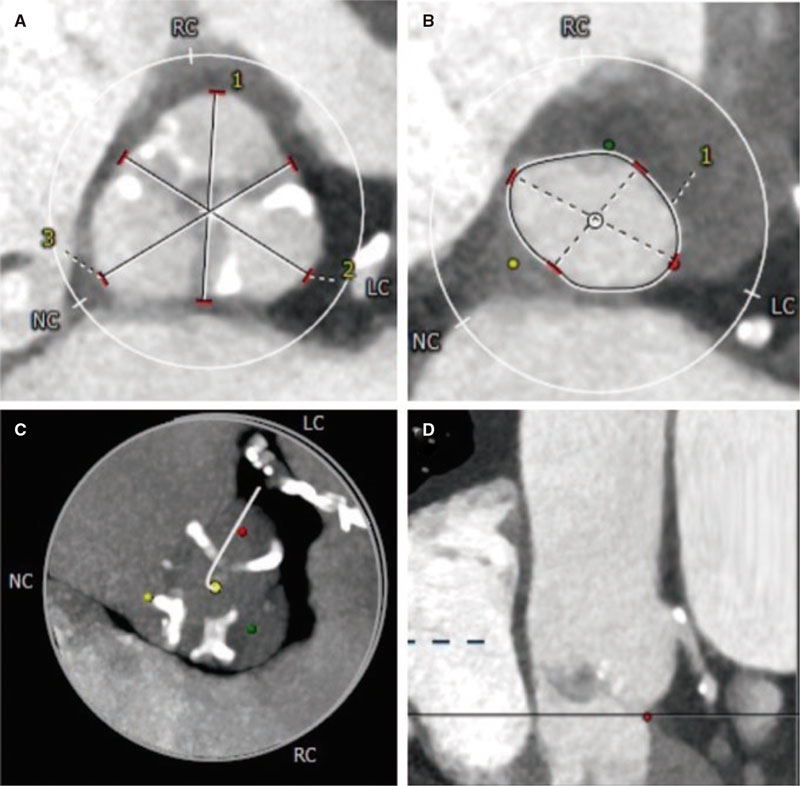
La ecografía intravascular (IVUS) resulta útil en la evaluación antes del tratamiento de la lesión y en la valoración del resultado tras la implantación del stent. Proporciona información sobre la anatomía basal de la lesión y la distribución de la placa. Esta información permite una selección precisa del diámetro y de la longitud del stent, y es de capital importancia en la bifurcación del tronco común de la coronaria izquierda44. Adicionalmente, la retirada longitudinal de la IVUS permite evaluar la forma de la carina45,46. Una carina puntiaguda (signo de la ceja, descrito por Medina) predice un alto riesgo de compromiso de la RL tras la implantación del stent del VP45,46.
Una vez implantado el stent, la IVUS resulta útil en la identificación de deformaciones, no expansiones, no aposiciones y disecciones de los bordes47,48. Todas estas anomalías pueden ser corregidas y con ello obtener un mejor resultado inmediato, que influirá favorablemente en el seguimiento de estos pacientes.
Tomografía de coherencia óptica
La tomografía de coherencia óptica es otra técnica de imagen incorporada más recientemente que la IVUS. Tiene la ventaja, frente a la anterior, de poseer mayor resolución, pero al mismo tiempo menor penetración. Otro inconveniente es que para visualizar la arteria hay que limpiar de sangre la luz con contraste o con dextrano.
En la valoración pretratamiento, la tomografía de coherencia óptica proporciona una información similar a la de la IVUS, con las ventajas y los inconvenientes mencionados. Donde verdaderamente ha supuesto una revolución ha sido en la visualización de los struts del stent. La resolución con que los identifica, junto con la utilización de nuevo software, permiten una reconstrucción del stent muy similar a la que se obtiene en los estudios in vitro. Resulta una técnica muy sensible para identificar deformaciones, no aposiciones y no expansiones. Al mismo tiempo, proporciona información precisa sobre las relaciones del vaso con el stent, en especial entre las celdillas y el origen de la RL. Para establecer esta relación, es la única técnica disponible. Así, permite el diagnóstico del acceso a la RL a través de la celdilla proximal o distal. La recomendación, a partir de los estudios in vitro, es acceder a través de la celdilla distal, con lo que se consigue un mejor andamiaje de la rama y una menor deformidad del stent del VP. La monitorización con tomografía de coherencia óptica del procedimiento permite identificar un acceso proximal y corregirlo por uno más distal (figura 7). La utilidad de esta técnica en el tratamiento de las bifurcaciones ha sido resumida en un documento de consenso del European Bifurcation Club49.
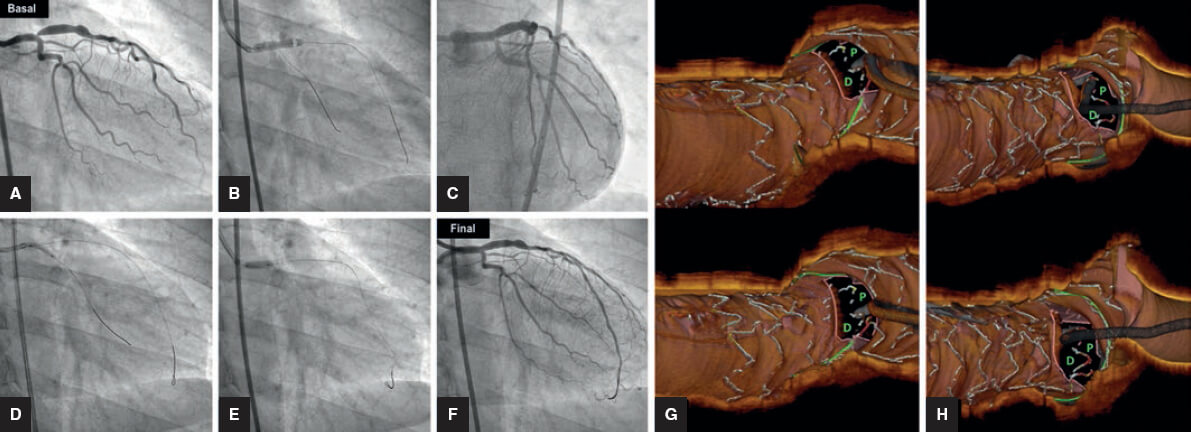
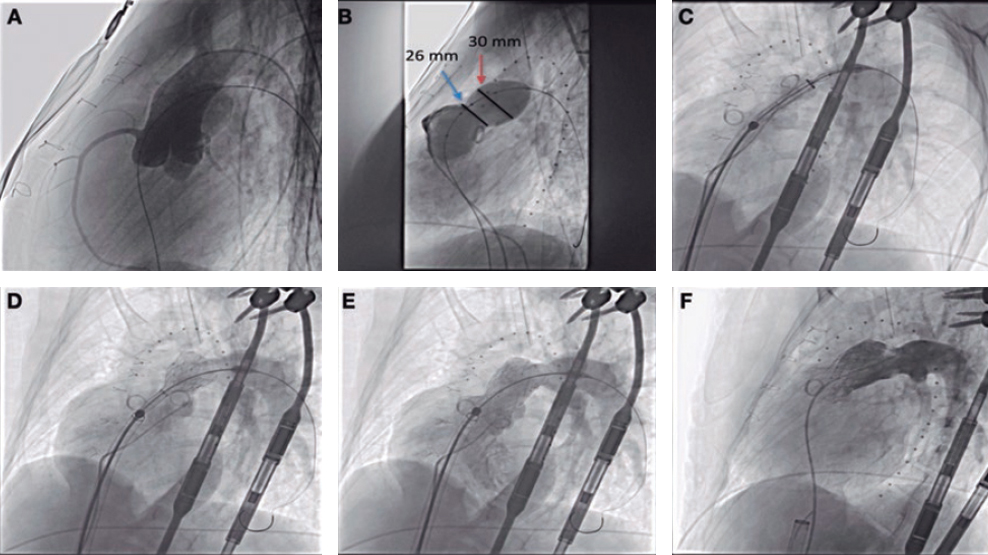
Figura 7. Tratamiento de una lesión ostial de la descendente anterior con la técnica del stent provisional. A: angiografía basal. B: stent en tronco/descendente anterior. C: compromiso del origen de la arteria circunfleja. D: dilatación de la circunfleja. E: redilatación proximal (Re-POT). F: resultado angiográfico. G: tomografía de coherencia óptica, wiring incorrecto de la circunfleja a través de la celdilla proximal (P). H: tomografía de coherencia óptica en la que tras un segundo intento la guía aparece a través de la celdilla distal (D), donde finalmente se efectúa la dilatación.
Estudio de la fisiología coronaria en las lesiones en bifurcación
Los índices de fisiología coronaria han demostrado una gran utilidad en la valoración de las lesiones angiográficamente intermedias. Específicamente, en las lesiones bifurcadas se han empleado para la valoración del resultado de la RL cuando se utiliza una técnica del stent provisional. En esta situación, la angiografía tiene muchas limitaciones para evaluar el resultado en un segmento que presenta una disección tras la dilatación con balón. Prueba de ello es la gran variabilidad de cruce a un segundo stent en las diferentes series de la literatura antes comentadas. La reserva de flujo fraccional se ha utilizado como fuente de información de interés frente a la angiografía. Así, aparentes malos resultados angiográficos presentan una reserva de flujo fraccional por encima del punto de corte para tratarlo50. La llegada de los nuevos índices de valoración fisiológica de las lesiones coronarias abre un nuevo campo en el estudio de las lesiones en bifurcación. El cociente diastólico instantáneo sin ondas (iFR), un índice fácil de obtener que no precisa inyección de adenosina, se muestra prometedor en la valoración del resultado de la RL durante la estrategia del stent provisional51 (figura 8).
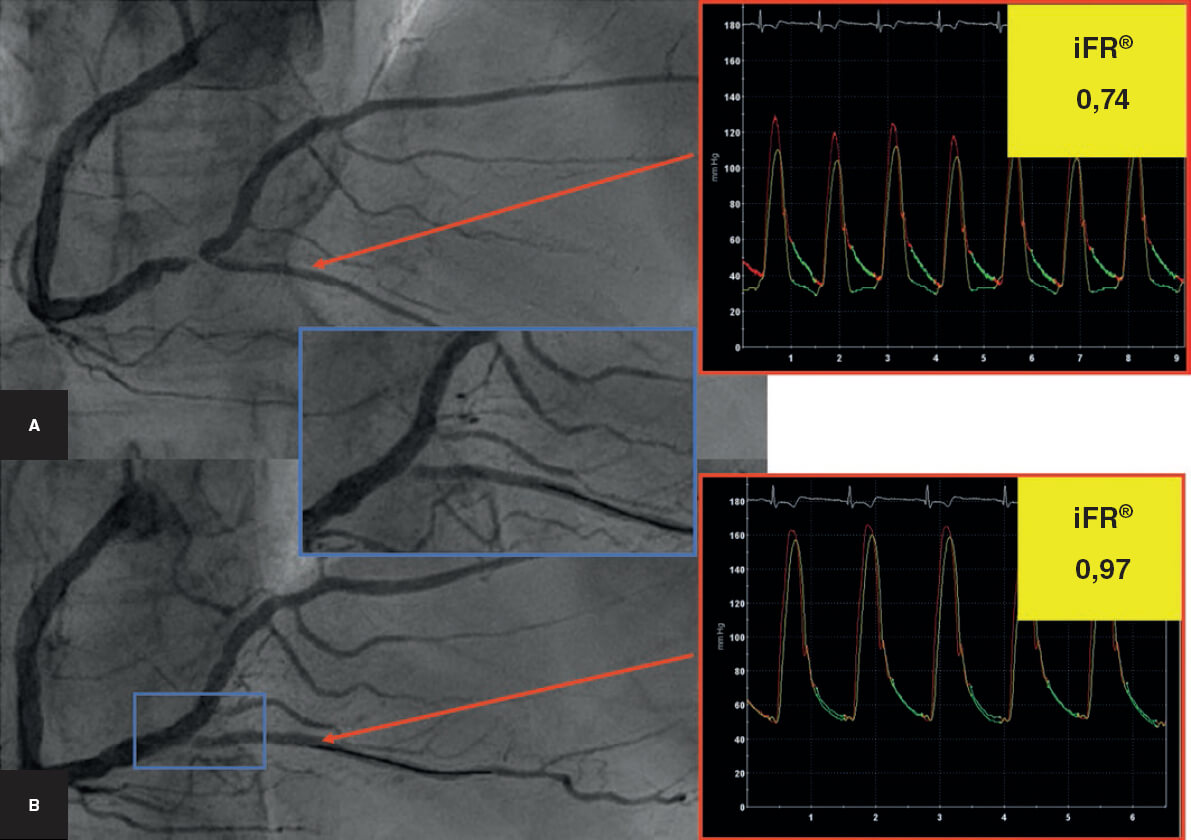
Figura 8. Monitorización del resultado sobre la rama lateral (descendente posterior) con el cociente diastólico instantáneo sin onda (iFR). A: angiografía basal. B: tras el implante del stent en el vaso principal (coronaria derecha). Compromiso angiográfico del origen de la descendente posterior con un iFR > 0,90, por lo que no se precisa dilatación ulterior.
CONCLUSIONES
El tratamiento percutáneo de las lesiones en bifurcación ha cambiado radicalmente en los últimos 20 años, como en el resto de las lesiones no bifurcadas. En este tipo de lesiones se han conseguido importantes mejoras y se ha sistematizado la estrategia de tratamiento para la mayoría de ellas. Sin embargo, todavía quedan algunos aspectos por resolver, que esperamos que se solucionen en los próximos años.
CONFLICTO DE INTERESES
M. Pan ha recibido pagos menores por presentaciones o consultoría de Abbott, Terumo y Philips. S. Ojeda ha recibido pagos menores por presentaciones de Terumo y Philips. A. Lostalo no tiene conflictos de intereses.
BIBLIOGRAFÍA
1. Thomas M, Hildick-Smith D, Louvard Y, et al. Percutaneous coronary intervention for bifurcation disease. A consensus view from the first meeting of the European Bifurcation Club. EuroIntervention. 2006;2:149-153.
2. Lassen JF, Burzotta F, Banning AP, et al. Percutaneous coronary intervention for the left main stem and other bifurcation lesions:12th consensus document from the European Bifurcation Club. EuroIntervention. 2018;13:1540-1553.
3. Burzotta F, Lassen JF, Banning AP, et al. Percutaneous coronary intervention in left main coronary artery disease:the 13th consensus document from the European Bifurcation Club. EuroIntervention. 2018;14:112-120.
4. Caputo RP, Chafizadeh ER, Stoler RC, et al. Stent jail:a minimum-security prison. Am J Cardiol. 1996;77:1226-1229.
5. Louvard Y, Medina A. Definitions and classifications of bifurcation lesions and treatment. EuroIntervention. 2015;11:V23-V26.
6. Medina A, Suárez de Lezo J, Pan M. A new classification of coronary bifurcation lesions. Rev Esp Cardiol. 2006;59:183.
7. Louvard Y, Thomas M, Dzavik V, et al. Classification of coronary artery bifurcation lesions and treatments:time for a consensus!Catheter Cardiovasc Interv. 2008;71:175-183.
8. Pan M, Medina A, Suárez de Lezo J, et al. Coronary bifurcation lesions treated with simple approach (from the Cordoba &Las Palmas [CORPAL] Kiss Trial). Am J Cardiol. 2011;107:1460-1465.
9. Pan M, Romero M, Ojeda S, et al. Inverted crush technique for uncrossable side branch occlusion during provisional side branch stenting:a new role for the jailed wire. Rev Esp Cardiol. 2011;64:718-722.
10. Pan M, Ojeda S, Villanueva E, et al. Structural Damage of Jailed Guidewire During the Treatment of Coronary Bifurcation Lesions:A Microscopic Randomized Trial. JACC Cardiovasc Interv. 2016;9:1917-1924.
11. Owens CG, Spence MS. How should I treat a patient to remove a fractured jailed side branch wire?EuroIntervention. 2011;7:520-527.
12. Sezgin AT, Gullu H, Ermis N. Guidewire entrapment during jailed wire technique. J Invasive Cardiol. 2006;18:391-392.
13. Döring V, Hamm C. Delayed surgical removal of a guide-wire fragment following coronary angioplasty. Thorac Cardiovasc Surg. 1990;38:36-37.
14. Burns AT, Gutman J, Whitbourn R. Side-branch wire entrapment during bifurcation PCI:avoidance and management. Catheter Cardiovasc Interv. 2010;75:351-353.
15. Louvard Y, Lefevre T, Morice M-C. Percutaneous coronary intervention for bifurcation coronary disease. Heart. 2004;90:713-722.
16. Latib A, Colombo A. Bifurcation disease. What do we know, what should we do?JACC Cardiovasc Interv. 2008;1:218-226.
17. Stankovic G, Darremont O, Ferenc M, et al. Percutaneous coronary intervention for bifurcation lesions:2008 consensus document from the fourth meeting of the European Bifurcation Club. EuroIntervention. 2009;5:39-49.
18. Lefèvre T, Darremont O, Albiero R. Provisional side branch stenting for the treatment of bifurcation lesions. EuroIntervention. 2010;6:J65-J71.
19. Pan M, Medina A, Romero M, et al. Assessment of side branch predilation before a provisional T-stent strategy for bifurcation lesions. A randomized trial. Am Heart J. 2014;168:374-380.
20. Song PS, Song YB, Yang JH, et al. The impact of side branch predilatation on procedural and long-term clinical outcomes in coronary bifurcation lesions treated by the provisional approach. Rev Esp Cardiol. 2014;67:804-812.
21. Lee SH, Song YB, Lee JM, et al. Effect of Side Branch Predilation in Coronary Bifurcation Stenting With the Provisional Approach - Results From the COBIS (Coronary Bifurcation Stenting) II Registry. Circ J. 2018;82:1293-1301.
22. Burzotta F, Shoeib O, Aurigemma C, et al. Procedural Impact of a Kissing-Balloon Predilation (Pre-Kissing) Technique in Patients With Complex Bifurcations Undergoing Drug-Eluting Stenting. J Invasive Cardiol. 2019;31:80-88.
23. Ojeda S, Pan M, Mazuelos F, et al. Use of the venture wire-control catheter for accessing side branches during provisional stenting:an option for bifurcations with an unfavorable anatomy. Rev Esp Cardiol. 2010;63:1487-1491.
24. Burzotta F, De Vita M, Sgueglia G, Todaro D, Trani C. How to solve difficult side branch access?EuroIntervention. 2010;6:J72-J80.
25. Chen SL, Zhang JJ, Han Y, et al. Double Kissing Crush Versus Provisional Stenting for Left Main Distal Bifurcation Lesions:DKCRUSH-V Randomized Trial. J Am Coll Cardiol. 2017;70:2605-2617.
26. Pan M, Suárez de Lezo J, Medina A, et al. Simple and complex stent strategies for bifurcated coronary arterial stenosis involving the side branch origin. Am J Cardiol. 1999;83:1320-1325.
27. Pan M, de Lezo JS, Medina A, et al. Rapamycin-eluting stents for the treatment of bifurcated coronary lesions:a randomized comparison of a simple versus complex strategy. Am Heart J. 2004;148:857-864.
28. Colombo A, Moses JW, Morice MC, et al. Randomized study to evaluate sirolimus-eluting stents implanted at coronary bifurcation lesions. Circulation. 2004;109:1244-1249.
29. Steigen TK, Maeng M, Wiseth R, et al. Randomized study on simple versus complex stenting of coronary artery bifurcation lesions:the Nordic bifurcation study. Circulation. 2006;114:1955-1961.
30. Ferenc M, Gick M, Kienzle RP, et al. Randomized trial on routine vs. provisional T-stenting in the treatment of de novo coronary bifurcation lesions. Eur Heart J. 2008;29:2859-2867.
31. Colombo A, Bramucci E, SaccàS, et al. Randomized study of the crush technique versus provisional side-branch stenting in true coronary bifurcations:the CACTUS (Coronary Bifurcations:Application of the Crushing Technique Using Sirolimus-Eluting Stents) Study. Circulation. 2009;119:71-78.
32. Hildick-Smith D, de Belder AJ, Cooter N, et al. Randomized trial of simple versus complex drug-eluting stenting for bifurcation lesions:the British Bifurcation Coronary Study:old, new, and evolving strategies. Circulation. 2010;121:1235-1243.
33. Zhang F, Dong L, Ge J. Simple versus complex stenting strategy for coronary artery bifurcation lesions in the drug-eluting stent era:a meta-analysis of randomised trials. Heart. 2009;95:1676-1681.
34. Hakeem A, Khan FM, Bhatti S, et al. Provisional vs complex stenting strategy for coronary bifurcation lesions:Meta-analysis of randomized trials. J Invasive Cardiol. 2009;21:589-595.
35. Katritsis DG, Siontis GC, Ioannidis JP. Double versus single stenting for coronary bifurcation lesions. A meta-analysis. Cir Cardiovasc Intervent. 2009;2:409-415.
36. Brar SS, Gray WA, Dangas G, et al. Bifurcation stenting with drug-eluting stents:a systematic review and meta-analysis of randomised trials. EuroIntervention. 2009;5:475-484.
37. Heras M, Avanzas P, Bayes-Genis A, Pan M, Pérez de Isla L, Sanchis J. Unplanned redundant publications:a consequence of too many cardiovascular journals?EuroIntervention. 2010;6:179-181.
38. Neumann FJ, Sousa-Uva M, Ahlsson A, et al. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J. 2019;40:87-165.
39. Chen SL, Santoso T, Zhang JJ, et al. A randomized clinical study comparing double kissing crush with provisional stenting for treatment of coronary bifurcation lesions:results from the DKCRUSH-II (Double Kissing Crush versus Provisional Stenting Technique for Treatment of Coronary Bifurcation Lesions) trial. J Am Coll Cardiol. 2011;57:914-920.
40. Pan M, Suárez de Lezo J, Medina A, et al. Drug-eluting stents for the treatment of bifurcation lesions:a randomized comparison between paclitaxel and sirolimus stents. Am Heart J. 2007;153:15.e1-7.
41. Ojeda S, Pan M, Gutiérrez A, et al. Bifurcation lesions involved in the recanalization process of coronary chronic total occlusions:Incidence, treatment and clinical implications. Int J Cardiol. 2017;230:432-438.
42. Ojeda S, Azzalini L, Chavarria J, et al. One Versus 2-stent Strategy for the Treatment of Bifurcation Lesions in the Context of a Coronary Chronic Total Occlusion. A Multicenter Registry. Rev Esp Cardiol. 2018;71:432-439.
43. Ojeda S, Pan M, Martín P, et al. Immediate results and long-term clinical outcome of patients with unprotected distal left main restenosis:the CORPAL registry (Córdoba and Las Palmas). JACC Cardiovasc Interv. 2014;7:212-221.
44. Mintz GS, Lefèvre T, Lassen JF, et al. Intravascular ultrasound in the evaluation and treatment of left main coronary artery disease:a consensus statement from the European Bifurcation Club. EuroIntervention. 2018;14:e467-e474.
45. Medina A, Martín P, Suárez de Lezo J, et al. Vulnerable carina anatomy and ostial lesions in the left anterior descending coronary artery after floating-stent treatment. Rev Esp Cardiol. 2009;62:1240-1249.
46. Suárez de Lezo J, Medina A, Martín P, et al. Predictors of ostial side branch damage during provisional stenting of coronary bifurcation lesions not involving the side branch origin:an ultrasonographic study. EuroIntervention. 2012;7:1147-1154.
47. Pan M, Suárez de Lezo J, Medina A, et al. Resultados del tratamiento de las lesiones en bifurcación con stents farmacoactivos. Papel de la ecografía intracoronaria. Rev Esp Cardiol Supl. 2007;7(E):49-56.
48. de Lezo JS, Medina A, Martín P, et al. Ultrasound findings during percutaneous treatment of bifurcated coronary lesions. Rev Esp Cardiol. 2008;61:930-935.
49. Onuma Y, Katagiri Y, Burzotta F, et al. Joint consensus on the use of OCT in coronary bifurcation lesions by the European and Japanese bifurcation clubs. EuroIntervention. 2019;14:e1568-e1577.
50. Koo BK, Waseda K, Kang HJ, et al. Anatomic and functional evaluation of bifurcation lesions undergoing percutaneous coronary intervention. Circ Cardiovasc Interv. 2010;3:113-119.
51. Hidalgo F, Pan M, Ojeda S, et al. Feasibility and Efficacy of the Jailed Pressure Wire Technique for Coronary Bifurcation Lesions. JACC Cardiovasc Interv. 2019;12:109-111.
Autor para correspondencia: Servicio de Cardiología, Hospital Universitario Reina Sofía, Avda. Menéndez Pidal 1, 14004 Córdoba, España.
Correo electrónico: manuelpanalvarez@gmail.com (M. Pan).